|
Протокол |
|
заседания
научного общества дерматовенерологов |
|
Республики Татарстан |
|
г. Казань |
|
29 марта 2007 г. |
| |
|
|
Организационные вопросы. Вручение членских
билетов научного общества. |
|
| |
|
|
Доклад ассистента кафедры
дерматовенерологии КГМУ, д.м.н.
Е.В.Файзуллиной на тему «Принципы
лечения папилломавирусной инфекции».
|
|
Доклад врача Т.Л.Боль, ПО №4 на тему
«Генитальная герпетическая инфекция:
дифференциальная диагностика». |
|
Демонстрация ординатором 1-го года обучения
Р.Б.Музафаровой больного с диагнозом
«Фолликулярный дискератоз Дарье» с комментариями
ассистента кафедры дерматовенерологии КГМУ,
д.м.н. Л.А.Юсуповой. |
|
|
|
|
|
На очередном заседании общества
присутствовали представители кафедры
дерматовенерологии КГМУ, КГМА,
ординаторы КГМУ, врачи-курсанты КГМА,
врачи Республиканского
кожно-венерологического диспансера
(приглашено всего 45 человек).
|
|
Были рассмотрены текущие организационные
вопросы, вручены членские билеты вновь
вступившим в общество. |
|
|
|
|
|
С докладом на тему «Принципы лечения папилломавирусной инфекции»
выступила ассистент кафедры дерматовенерологии КГМУ, д.м.н.,
Файзуллина Елена Владимировна. |
Показать доклад |
|
В структуре заболеваний, значительно влияющих на
репродуктивное здоровье населения, особую роль
играет вирус папилломы человека (ВПЧ). |
|
По данным различных исследователей (В.Н.
Прилепская и др. (1999), О.В.Сахарова (1999)),
вирус папилломы человека (ВПЧ) выявляется при
доброкачественных заболеваниях шейки матки в
12-30% случаев, различных видах кондилом в 50 -
82% случаев, дисплазиях шейки матки в 19-89%
случаев, внутриэпителиальных кондиломах в 38 –
90%, у клинически здоровых - в 3 - 10%. В ранних
стадиях дисплазии ВПЧ обнаруживается чаще, чем в
поздних, что доказывает их потенциальную роль в
онкогенезе. Клинические проявления ВПЧ инфекции
высоко вариабельны, включают спонтанную
регрессию и рецидивы в зависимости от многих
факторов и даже дня менструального цикла, что
затрудняет диагностику. Следует отметить, что
поражения, индуцированные ВПЧ, могут быть
клинически выраженными (остроконечные кондиломы)
и субклиническими (плоские, инвертированные
кондиломы), без видимых макроскопических
изменений эпителия. Отмечена высокая частота
кондиломатозных вагинитов, при этом нередко
затруднительно дифференцировать их от банальной
инфекции. |
|
Проблема диагностики и лечения заболеваний,
обусловленных вирусом папилломы человека (ВПЧ) в
последние годы имеет особое значение ввиду
резкого роста заболеваемости, значительной
контагиозности и доказанной высокой онкогенности
ВПЧ. |
|
Пути инфицирования и условия заражения. |
- Папилломавирусы являются антропонозными
возбудителями - т.е. передача их возможна
только от человека к человеку.
- Есть вероятность сохранения вирусов в
отшелушивающихся клетках кожи определенное
время - поэтому для некоторых заболеваний,
вызываемых вирусом вероятен
контактно-бытовой путь заражения (бородавки)
при условии микроповреждений кожи
- Основным путем заражения аногенитальными бородавками (остроконечными
кондиломами) является половой путь заражения (включая орально - генитальные
контакты и анальный секс).
- Возможно заражение папилломавирусом новорожденных при родах, что является
причиной возникновения ларингеального папилломатоза у детей и аногенитальных
бородавок у младенцев.
|
|
Попав в организм вирусы папиллом инфицируют
базальный слой эпителия, причем наиболее
пораженным участком является зона перехода
многослойного плоского эпителия в цилиндрический
эпителий. В зараженной клетке вирус существует в
двух формах - эписомальной (вне хромосом клетки)
- которая считается доброкачественной формой и
интрасомальной - интегрированной (встраиваясь в
геном клетки) - которую определяют как
злокачественную форму паразитирования вируса. |
- Персистенция папилломавируса в организме (или латентное течение)- вирус
существует в эписомальной форме не вызывая патологических изменений в клетках,
клинических проявлений нет, определить его существование возможно только методом
ПЦР.
- Папилломы - вирус существует в эписомальной форме, однако происходит усиленное
размножение клеток базального слоя, что ведет к появлению разрастаний, которые
клинически определяются как бородавки или папилломы на коже лица, конечностей,
половых органов. Можно расценивать это как защитную реакцию организма, который
пытается локализовать размножение вируса путем создания своеобразного
"саркофага" из ороговевающих клеток. Вирус определяется методом ПЦР, при
гистологии - явления гиперкератоза.
- Дисплазия (неоплазия) - вирус существует в интегрированной форме - при этом
происходят изменения в структуре клетки, получившие название койлоцитоз –
который возникает в поверхностных слоях эпителия, при этом ядро принимает
неправильную форму и становится гиперхромным, в цитоплазме появляются вакуоли.
Поражения локализуются в так называемой переходной зоне трансформации шейки
матки. Выявляется при гистологическом (цитологическом) обследовании и при
кольпоскопии.
-
Карцинома - вирус
существует в интегрированной форме, при этом появляются измененные "атипичные"
клетки, свидетельствующие о злокачественности процесса (инвазионный рак).
Наиболее частая локализация - шейка матки (хотя возможны процессы
озлокачествления на любом участке кожи и слизистой, инфицированном вирусом).
Выявляется при кольпоскопии и гистологическом(цитологическом) исследовании.
|
|
Инкубационный период длительный от 3-х месяцев
до нескольких лет, для папилломавирусной
инфекции характерно скрытое (латентное) течение.
Человек может одновременно заражаться
несколькими типами папилломавирусов. Под
влиянием различных факторов происходит активация
вируса, его усиленное размножение и болезнь
переходит в стадию клинических проявлений. |
|
В большинстве случаев (до 90%) в течении
6-12 месяцев происходит самоизлечение, в других
случаях отмечается длительное хроническое
рецидивирующее течение с возможной малигнизацией
процесса (в зависимости от типа вируса). |
|
Типы папилломавирусов и их клинические
проявления. |
|
Неонкогенные папилломавирусы - к ним относят
папилломавирусы, вызывающие подошвенные
бородавки, юношеские (плоские) бородавки и
вульгарные бородавки. Никогда не вызывают
озлокачествление вызыванного ими процесса. |
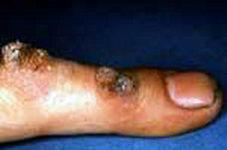
Вульгарные бородавки (Common warts)
Вызываются папилломавирусом 2 типа (HPV-2).
Заражение происходит контактно-бытовым путем,
преимущественно в детском и подростковом
возрасте. Представляют собой
эпидермально-дермальные папулы (узелки)
серовато-бурого цвета с характерной
"бородавчатой" поверхностью (сосочковые
разрастания с ороговением). Преимущественная
локализация тыльная поверхность кистей и пальцев
рук. |
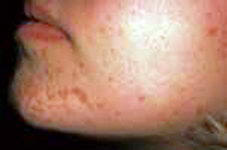 Плоские
бородавки
(Plane warts) Плоские
бородавки
(Plane warts)
Вызываются папилломавирусом 3 и 5 типа (HPV
-3,5), представляют собой узелки до 3 мм в
диаметре с плоской поверхностью. Локализация тыл
кистей и лицо. Часто появляются в подростковом
возрасте - поэтому получили название -
юношеские. В большинстве случаев происходит
самоизлечение.
|
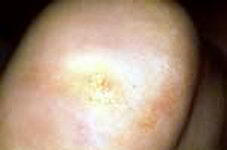
Подошвенные бородавки (Plantare
warts)
Вызываются папилломавирусом 1 типа (HPV - 1).
Возникают на местах давления обувью.
Представляют собой утолщение рогового слоя
величиной 5-10 мм, неправильной формы, при
надавливании болезненны. Самоизлечение
происходит редко, требуется местное - чаще
оперативное (выскабливание) лечение. Онкогенные
папилломавирусы низкого онкогенного риска (в
основном -HPV 6,11,42,43,44). При определенных
условиях (достаточно редко) возможно
озлокачествление вызванного процесса. |
|
Остроконечные кондилломы
(Сondylomata acuminata) |
|
Вызываются папилломавирусом (HPV 6,11) типа.
Наиболее частое проявление папилломавирусной
инфекции человека. Путь передачи преимущественно
половой, поэтому согласно Международной
классификации болезней (МКБ) - отнесены к
заболеваниям, передавающихся половым путем.
Представляют собой образования тестоватой
консистенции, имеющие дольчатое строение, по
форме напоминающие "петушиный гребень" или
"цветную капусту" и расположены на узком
основании ("ножке"). Локализация у мужчин -
крайняя плоть, венечная борозда головки полового
члена, у женщин - преддверие влагалища, малые и
большие половые губы, область заднего проход.
Имеются еще несколько разновидностей
остроконечных кондилом. |
- Кератотические бородавки имеют роговой вид, часто напоминают цветную капусту или
себорейный кератоз; обычно располагаются на сухой коже (ствол полового члена,
мошонка, половые губы).
- Папулезные бородавки имеют куполообразную форму диаметром 1-4 мм, гладкую
поверхность (менее роговую, чем кератотические), цвет сырого мяса, располагаются
на полностью ороговевшем эпителии.
- Гигантская кондилома Бушке-Левенштейна - гигантские кондилломы, развивающиеся у
больных со сниженным клеточным иммунитетом или при беременности.
- Эндоуретральные кондиломы локализуются в уретре, часто сочетаются с обычными
кондилломами. В основном встречаются у мужчин. Связи между ними и раком полового
члена не выявлено. При выраженном процессе - затрудненное мочеиспускание и
явления хронического уретрита.
- Кондилломы шейки матки часто сочетаются с генитальными кондилломами, выявляются
при осмотре шейки матки и(или) кольпоскопии, различают:
|
| |
-
экзофитные кондилломы - не отличаются от аногенитальных бородавок, часто
отмечаются при интраэпителиальной дисплазии легкой и умеренной степени.
-
эндофитные (плоские) кондилломы обычно располагаются в толще эпителия и
практически не видны невооруженным глазом, однако их можно выявить при
кольпоскопии. Озлокачествление плоских кондилом с атипией до степени
интраэпителиального рака развивается у 4 - 10% женщин в течение 2 лет.
|
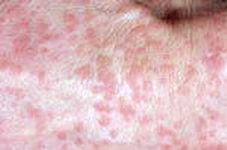 Бородавчатая
эпидермодисплазия
(Epidermodysplasia Verruciformis) Бородавчатая
эпидермодисплазия
(Epidermodysplasia Verruciformis)
Проявляется множественными полиморфными плоскими
папулами розового, красного цвета с умеренно
бородавчатой поверхностью. Заболевание обычно
возникает в юношеском возрасте. Считается, что
предрасполагающим фактором является
наследственность. Различают две группы
эпидермодисплазии:
-
с высоким онкогенным риском
(HPV-5,8,47).Более чем в 90% рак кожи,
ассоциированный с эпидермоплазией, содержит
эти вирусы.
-
с низким онкогенным риском (HPV
-14,20,21,25).Эти типы вирусов обычно
определяются при доброкачественных
поражениях кожи.
|
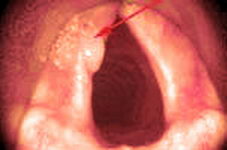
Ларингеальный папилломатоз (Laryngeal
papillomatosis)
Вызывается HPV-11 типа. Заражение происходит
обычно при родах, хотя не исключен и путь
передачи при орально-генитальных контактах.
Наиболее часто заболевают дети в возрасте до 5
лет и младенцы. Основные симптомы - осиплость
голоса и затруднение глотания. В тяжелых случаях
отмечается обтурация верхних дыхательных путей.
Онкогенные папилломавирусы высокого онкогенного
риска (HPV 16,18, 31, 33, 35, 39, 45, 51, 52,
56, 58, 59 и 68) - вызывают бовеноидный папуллез
и различные степени плоскоклеточной
интраэпителиальной неоплазии шейки матки. Очень
часто под влиянием различных факторов вызывают
озлокачествление вызыванного ими процесса. |
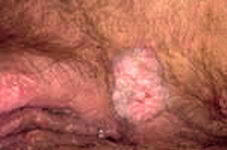 Бовеноидный
папулез
(Bowenoid papulosis) Бовеноидный
папулез
(Bowenoid papulosis)
Вызывается HPV-16 типа (реже
-18,31-35,39,42,48,51-54) и проявляется
куполообразными и плоскими папулами и пятнами с
гладкой, бархатистой поверхностью, цвет
элементов в местах поражения слизистой
коричневатый или оранжево-красный,
серовато-белый, а поражения на коже имеют цвет
от пепельно-серого до коричневато–черного.
Бовеноидный папулез развивается у мужчин,
имеющих множество половых партнеров - что
свидетельствует о половом пути заражения.
Течение обычно доброкачественное, часто
происходит самоизлечение, тенденция к
инвазивному росту отмечается редко. |
|
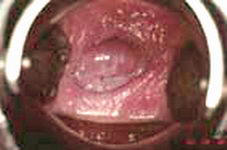 Легкая
неоплазия шейки матки:
LSIL
(Low-grade
Squamous Intraepithelial Lesions)
- цервикальная интраэпителиальная неоплазия I (CIN
I) и ВПЧ-индуцированные морфологические
изменения (койлоцитотическая атипия)- наиболее
частая форма, которая не выявляется клинически
(выявляется только при кольпоскопии и (или)
гистологическом исследовании). Часто сочетается
с экзофитными и эндофитными кондилломами ВПЧ
типов 6 и 11.
Легкая
неоплазия шейки матки:
LSIL
(Low-grade
Squamous Intraepithelial Lesions)
- цервикальная интраэпителиальная неоплазия I (CIN
I) и ВПЧ-индуцированные морфологические
изменения (койлоцитотическая атипия)- наиболее
частая форма, которая не выявляется клинически
(выявляется только при кольпоскопии и (или)
гистологическом исследовании). Часто сочетается
с экзофитными и эндофитными кондилломами ВПЧ
типов 6 и 11. |
|
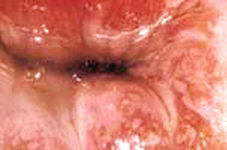 Умеренная
неоплазия шейки матки:HSIL
(High-grade Squamous Intraepithelial Lesions),
CIN-II.
Умеренная
неоплазия шейки матки:HSIL
(High-grade Squamous Intraepithelial Lesions),
CIN-II.
Выявляется при кольпоскопии и цитологическом
исследовании. Частое сочетанеие с экзофитными и
эндофитными кондиломами. |
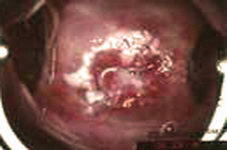 Выраженная
неоплазия или интраэпителиальный рак (in situ) -
CIN-III.
Выраженная
неоплазия или интраэпителиальный рак (in situ) -
CIN-III.
Выявляется при кольпоскопическом и
цитологическом исследовании. Часто встречаются
участки лейкоплакии и плоские(эндофитные)
кондиломы. |
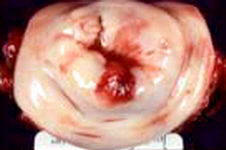
Рак шейки матки (плоскоклеточная карцинома)
Cervical cancer.
Выявляется при кольпоскопическом, цитологическом
и гистологическом исследовании. |
|
Диагностика папилломавирусной инфекции. |
|
Клинический осмотр.По
характерной клинической картине выявляются все
виды бородавок, остроконечные кондилломы. При
наличии аногенитальных бородавок обязателен
осмотр шейки матки, по показаниям - для
исключения эндоуретральных кондиллом –
уретроскопия. |
|
Кольпоскопия и биопсия показаны всем женщинам с
цервикальной интраэпителиальной неоплазией
класса II(CIN II) или класса III(CIN III),
независимо от подтверждения у них наличия
ВПЧ-инфекции. |
|
Тест с уксусной кислотой (Acetic Acid Test) - В
настоящее время специфическим кольпоскопическим
признаком ВПЧ шейки матки считается
неравномерное поглощение йодного раствора Люголя
беловатым после уксуса участком эпителия (в виде
йодпозитивных пунктации и мозаики). Признаками
ВПЧ шейки матки могут также быть ацетобелый
эпителий, лейкоплакия, пунктация, белые выросты
и мозаика, атипичная зона трансформации,
жемчужная поверхность после обработки уксусом. |
| |
Цитологическое исследование шеечных мазков по
Папаниколау (PAP - smear test) |
- 1-й класс - атипические клетки отсутствуют, нормальная цитологическая картина.
- 2-й класс - изменение клеточных элементов обусловлено воспалительным процессом
во влагалище и (или) шейки матки.
- 3-й класс - имеются единичные клетки с изменениями соотношения ядра и
цитоплазмы, диагноз недостаточно ясен, требуется повторение цитологического
исследования или необходимо гистологическое исследование биоптированной ткани
для изучения состояния шейки матки.
- 4-й класс - обнаруживаются отдельные клетки с признаками злокачественности, а
именно с увеличенными ядрами и базофильной цитоплазмой, неравномерным
распределением хроматина.
- 5-й класс - в мазке имеются многочисленные атипические клетки.
|
|
Гистологическое исследование.Обнаруживается
умеренное утолщение рогового слоя с
папилломатозом, паракератозом и акантозом; могут
присутствовать фигуры митоза. Диагностически
важным считается наличие в глубоких участках
мальпигиева слоя койлоцитов - больших
эпителиальных клеток с круглыми гиперхромными
ядрами и выраженной перинуклеарной
вакуолизацией. |
|
Типирование папилломавирусов с помощью
полимеразной цепной реакции (ПЦР).
Метод ПЦР имеет большую диагностическую
значимость и позволяет идентифицировать
отдельные типы ВПЧ. Однако использование этого
метода как диагностического критерия для
неопластических процессов шейки матки приводит к
значительной гипердиагностике, так как примерно
в 80% случаев инфицирование имеет
кратковременный характер и заканчивается
спонтанным выздоровлением и элиминацией вируса.
Таким образом, положительный результат при
лабораторном исследовании на ДНК ВПЧ не
позволяет в большинстве случаев прогнозировать
развитие цервикального рака. Однако он имеет
большую прогностическую значимость, особенно
если на фоне ВПЧ – инфекции уже имеется картина
дисплазии эпителия шейки матки, и позволяет
говорить о степени канцерогенного риска.
(Киселев В.И. 2003г.). |
|
Исследование на заболевания, передающиеся
половым путем - так как аногенитальные
бородавки в 90% случаев ассоциируются с другими
урогенитальными инфекциями, целесообразно
проводить исследования на их наличие методом
ПЦР. |
|
Алгоритм ведения женщин при выявлении атипичных
клеток(М.А.
Башмакова 1999). |
|
Лечение папилломавирусной инфекции |
|
Системная терапия папилломавирусной инфекции не
разработана. Эффективность препаратов Ликопид,
Амиксин, Панавир, Индинол, Изопринозин четко
не доказана, так как в
большинстве случаев происходит самоизлечение
(что возможно и на фоне приема этих препаратов). |
|
Поэтому основным методом лечения остается
деструкция и удаление кондиллом различными
методами: |
-
Хирургическое удаление
-
Электрокоагуляция
-
Лазерокоагуляция углекислым или
неодимовым лазером
-
Криодеструкция жидким азотом
(аппликационная и аэрозольная)
-
Кондилин(подофиллинотоксин) наносится
на очаг 2 раза в день в течении 4 дней,
через 4 дня проводят повторный курс (в
случае неполной эффективности
первого).Количество циклов не должно
превышать 5,не рекомендуется наносить на
площадь поражения более 10 см2.
Суточная доза препарата не должна превышать
0,5 мл
-
Подофиллин - наносится на очаг
поражения в виде 25% спиртового раствора
однократно, через 3-4 часа смывается.
Применяется 1-2 раза в неделю в течении 6
недель.
-
Имиквимод - 5% крем, стимулирующий
продукцию интерферона и других цитокинов,
наносится на бородавку пальцем 3 раза в
неделю (через ночь) в течение 16 недель
-
Ферезол - наноситься 1 раз в неделю,
общая площадь обработки не должна превышать
30см2. Курс лечения до 5
процедур.
-
Солкодерм - применяется однократно,
общая площадь обработки не должна превышать
5см2, разовый расход препарата не
более 0,2 мл
-
Эпиген-спрей
применяется 6 раз в день в течении недели.
|
|
Эпиген
– современный эффективный и безопасный препарат
для наружного и интравагинального применения,
обладающий противовирусным,
противовоспалительным и заживляющим действием.
Форма выпуска: флакон – механический
спрей объемом 60 мл с пульверизатором для
наружного и интравагинального применения. |
|
Глицирризиновая кислота
…………………………………… 0,1 % |
|
Вспомогательные вещества: малеиновая кислота,
фумаровая кислота, аскорбиновая кислота,
эмульсионный воск, фенонип, B.H.T., отдушка,
вода очищенная. |
-
терапия папилломавирусной инфекции (кондиломатоз,
вирусзависимая патология шейки матки).
-
терапия генитального герпеса (вирус
Herpes simplex I и II типа), в том числе
противорецидивная терапия при беременности.
-
предродовая санация родовых путей
(профилактика инфицирования новорожденных
герпетической, цитомегаловирусной,
папилломавирусной инфекциями).
-
снятие воспаления, отека, жжения, зуда
гениталий
|
|
Действующее вещество – активированная
глицирризиновая кислота (ГК), получаемая из
нетоксичного растительного сырья (экстракт
Glicyrriza glabra). При нанесении препарата на
кожу или слизистую оболочку, он накапливается в
очагах поражения, системная абсорбция происходит
медленно. Накопление глицирризиновой кислоты в
коже и слизистых приводит к необратимой
инактивации вирусных частиц, находящихся вне
клетки, блокированию внедрения вирусных частиц
внутрь клетки, нарушению репродукции вируса. |
|
Механизм противовирусного действия ГК
заключается в селективном дозозависимом
ингибировании фосфокиназы Р, что приводит к
подавлению фосфорилирования клеточных и
кодируемых вирусом белков в инфицированных
клетках. Таким образом, ГК относится к классу
киназных ингибиторов, развитие толерантности к
которым затруднено. |
|
Глицирризиновая кислота также обладает
интерфероногенной активностью,
противовоспалительным (активация клеточных
стероидных рецепторов, инактивация
11-бета-гидроксистерон-дегидрогеназы,
преобразующей кортизол в менее активную форму –
кортизон), антиаллергическим (подавление
простагландина Е2), антибактериальным,
стимулирующим регенерацию эпителия кожи и
слизистых, иммуностимулирующим и дезодорирующим
свойствами. В специальных лабораторных
исследованиях показано, что ГК в составе Эпигена
не оказывает эмбриотоксического и тератогенного
эффекта, что дает возможность применять его во
время беременности (В.В.Корхов, 1999). |
|
В одном из проведенных исследований было
выявлено, что противовоспалительные свойства
глицирризиновой кислоты сходны со свойствами
кортизона или 0,5% преднизолона при местном
применении (ГК проявляет более короткое
действие, чем глюкокортикоиды). |
-
Многофукциональные свойства препарата
позволяют использовать его как средство
индивидуальной профилактики при явлениях
сухости влагалища, зуда, жжения,
неспецифического воспаления слизистой
гениталий.
-
Эпиген эффективно используется в составе
лечения неспецифического кольпита, вагиноза,
эрозий шейки матки, а также для нормализации
микрофлоры влагалища.
-
Эпиген обладает мощным противовирусным
действием, что позволяет проводить местную
терапию и санацию очагов поражения.
-
Препарат хорошо зарекомендовал себя при
лечении генитальных кондилом (генитальные
бородавки).
-
Препарат значительно сокращает
длительность рецидивов, удлиняет период
ремиссии хронических вирусных инфекций
(генитальный герпес, папилломавирусная
инфекция).
-
У препарата «Эпиген» отсутствуют побочные
эффекты, в том числе при длительном
применении.
-
Эпиген не оказывает эмбриотоксического и
тератогенного действия, что дает возможность
применять его у беременных для предродовой
санации родовых путей.
|
| |
Методика применения Эпигена |
|
Папилломавирусная инфекция: при
аногенитальном кондиломатозе препарат
рекомендуется применять для обработки пораженных
поверхностей кожи и слизистых оболочек 6 раз в
день в течение 5 – 7 дней. Наиболее эффективна
комбинированная терапия с применением Эпигена
до- и после крио-, лазерной или химической
деструкции кондилом. При комбинированной терапии
препарат наносится 3 раза в день в течение 5
дней. |
|
При вирус-ассоциированной патологии шейки матки
препарат наносят внутривагинально с
использованием насадки 3 раза в сутки в течение
10-12 дней. |
|
Наружное применение: препарат распыляют на
поражённую поверхность кожи в течение нескольких
секунд с расстояния 4-5 см путём нажатия
клапана пульверизатора. |
|
При интравагинальном применении (пациентка
находится в положении лежа) используется
вагинальная насадка, входящая в комплект
упаковки. Насадка полностью вводится во
влагалище и препарат впрыскивается в течение
нескольких секунд путём нажатия клапана
пульверизатора. Конструкция насадки позволяет
сохранить эффект спрея – равномерное орошение
шейки матки и стенок влагалища. |
|
Профилактическое применение (средство интимной
гигиены): при часто возникающих явлениях сухости
влагалища, зуда, жжения, неспецифического
воспаления рекомендуется профилактическое
применение Эпигена 1-2 раза в день утром и
вечером интравагинально, а также перед- и после
полового акта для профилактики воспаления. |
|
Несмотря на появляющиеся результаты исследований
о неполной эффективности применения - барьерная
контрацепция (презерватив) остается единственным
средством предохранения от папилломавирусной
инфекции человека. |
-
Human Papillomavirus and Cervical Cancer.
Фундаментальная статья о роли
папилломавируса человека в возникновении
рака шейки матки. Eileen
M. Burd Clinical microbiology reviews 2003
г.
-
Папилломавирусная
инфекция : клиника, диагностика, лечение
(пособие для врачей). В.А.Молочков,
В.И.Киселев, И.В.Рудых, С.Н.Щербо.
Министерство здравоохранения Российской
Федерации, Московский Областной
научно-исследовательский клинический
институт им.М.Ф. Владимирского, Факультет
усовершенствования врачей, Москва, 2004 г.
-
Применение протефлазида
в комплексной терапии папилломавирусной
инфекции. Радионов В.Г.
-
Украинский журнал
дерматологии, венерологии и косметологии, №
4, 2002г.
-
Вирусы папилломы
человека и их роль в образовании опухолей.
М.А.Башмакова, А.М.Савичева
-
Российская Академия
медицинских наук, Научно-исследовательский
институт акушерства и гинекологии им. Д. О.
Отта, Н. Новгород,1999г.
-
Genital Human Papillomavirus Infection.
Руководство по диагностике и лечению
папилломавирусной инфекции.
National Network of
STD/HIV Prevention Training Centers,2004г.
-
Guidelines for the management of cutaneous
warts.
Руководство по диагностике и лечению
бородавок.
British Journal of Dermatology 2001г.
|
Скрыть
доклад
|
|
|
|
Далее с докладом на тему «Генитальная
герпетическая инфекция: дифференциальная
диагностика» выступила Боль Татьяна
Леонидовна, ПО №4 (текст доклада
не предоставлен). |
|
Затем врачом-ординатором 1-го года обучения Р.Б.Музафаровой
был продемонстрирован больной З., 43-х лет, с Ds’ом: «Фолликулярный
дискератоз Дарье». |
История
болезни |
|
Больной З-шин Маннур Мансурович,43 года,
поступил в Республиканский клинический
кожно-венерологический диспансер 14.03.2007 с Ds:
«Фолликулярный дискератоз Дарье,
гипертрофическая форма». |
|
Был направлен из поликлинического отделения №2 Республиканского клинического
кожно-венерологического диспансера, куда обратился с жалобами на высыпания в
области спины, груди, живота, верхних и нижних конечностей, выраженную
болезненность кожи стоп при ходьбе. |
|
Больным себя считает с 15 лет, когда впервые в
области тыльной поверхности обеих кистей, груди,
задней поверхности голеней, подошвенной
поверхности стоп появились первые
элементы-«наросты» со слов больного. Обращался в
поликлинику по месту жительства, лечение получал
амбулаторно с незначительной положительной
динамикой. |
|
Диагноз и лечение не помнит. |
|
В 1995г. процесс стал носить генерализованный
характер, охватив область спины, живота, груди,
верхних и нижних конечностей. В этом же году
обратился в Кукморскую ЦРБ по поводу онихомикоза
стоп, откуда был направлен в РККВД, где был
выставлен Ds «Фолликулярный дискератоз Дарье».
Последующие 10 лет получал лечение ежегодно в
РККВД с клиническим улучшением. Последний курс
лечения получил в 2006 году. Лечение не помнит. |
|
Настоящее обострение началось в феврале 2007г., было представлено увеличением
количества и размеров высыпаний. Обострение заболевания ни с чем не связывает. |
|
Инфекционные и хронические соматические
заболевания отрицает. |
|
Аллергологический анамнез не отягощен. |
|
Холост. Проживает с мамой и братом. Подобное
заболевание у ближайших родственников отрицает. |
|
Не работает, инвалид с 1997г. по данному
заболеванию. |
|
Курит, алкоголем злоупотребляет. |
|
St. specialis на момент поступления:
патологический процесс имел распространенный
характер, был локализован в области лица, спины,
груди, верхних и нижних конечностей, подошвенной
поверхности стоп. Процесс был представлен
округлыми плотными фолликулярными папулами
коричневого цвета, склонными к слиянию в области
спины, груди, голеней. На разгибательных
поверхностях голеней бляшки с бородавчатыми
разрастаниями, линейными трещинами. На
подошвенной поверхности стоп выражен
гиперкератоз, разрастания плотные, веррукозные,
бело-желтые, с кровоточащими трещинами. |
| Проведенное обследование: РПГА, ИФА на ВИЧ, НВs-АГ, от 14.03.07
отрицательно. ОАК,
ОАМ от 15.03.07 без патологии. |
|
Проведенное лечение:
с 14.03.07 по 24.03.07 |
-
Тиосульфат натрия 30% -
10,0 в/в 10 дней
-
Пиридоксин гидрохлорид
5% - 1,0 в/м 10 дней
-
Аскорбиновая кислота
0,05 2 раз в день 10 дней
-
Аевит 200000 МЕ 1 раз в
день вечером 10 дней с 22.03.07
-
Цианокобаламин 500 гамм
в/м 1раз в день 10 дней с 27.03.07
-
Местно: 10%
салициловый вазелин с 14.03.07
|
|
На данный момент выраженная положительная
динамика процесса. Жалоб не предъявляет. |
|
St.specialis.
Патологический процесс имеет распространенный
характер, локализован в области лица, спины,
груди, живота, верхних и нижних конечностей,
представлен фолликулярными папулами с четкими
неровными границами, насыщенно розового цвета, с
незначительным шелушением. В области плеч, груди
имеются геморрагические корочки. В области
подошвенной поверхности стоп выраженный
гиперкератоз, линейные трещины, на тыльной
поверхности - элементы по типу акрокератоза
Гопфа. На ногтевых пластинках нижних конечностей
подногтевой гиперкератоз, крошащийся свободный
край. Ногтевые пластинки верхних конечностей
изменены по типу лейконихии, имеются продольные
беловато-желто-коричневые полосы (
патогномонично для болезни Дарье). |
Скрыть
историю болезни
|
|
|
|
С комментариями по поводу данного больного выступила ассистент
кафедры дерматовенерологии КГМУ, д.м.н., Юсупова Луиза Афгатовна. |
Показать
доклад |
|
Болезнь Дарье (вегетирующий фолликулярный
кератоз) представляет собой наследственный
дерматоз, характеризующийся нарушением процессов
ороговения по типу дискератоза. |
|
В 1889 году независимо друг от друга Darier во
Франции и White в США впервые описали это
заболевание. |
|
В настоящее время встречается с частотой
1:35000-55000 среди населения |
| |
Выделяют 4 клинические формы дерматоза: |
-
классический
фолликулярный дискератоз;
-
локализованный
(линейный или зостериформный дискератоз);
-
изолированную форму
(бородавчатая дискератома);
-
везикулезно-буллезную форму.
|
|
При этом заболевании возможна локализация
дефектного гена — 12g23-g24. Наследуется
дерматоз аутосомно-доминантно с вариабельной
пенетрантностью гена и с частыми спонтанными
мутациями, поражаются оба пола. |
|
В основе заболевания лежат структурные изменения
десмосом, нарушения формирования комплексов
тонофиламенты-десмосомы, дефект в межклеточном
цементе, являющиеся основой акантолиза, а также
вакуолизация отдельных эпителиоцитов с
конденсацией в них тонофиламентов, приводящая к
образованию двух типов дискератотических клеток
— круглых тел и зерен. Супрабазально наблюдается
акантолиз с формированием щелей (лакун). |
|
Важными факторами в патогенезе заболевания
являются уменьшение активности ряда ферментов,
участвующих в процессах кератинизации (НАДФ-зависимые
ферменты, глюкоза-6-фосфатдегидрогеназа),
снижение клеточного иммунитета и содержания
цинка в эпидермисе. Кроме того возможна роль
недостаточности витамина А, нарушения
метаболизма ненасыщенных кислот. |
|
Болезнь Дарье развивается, как правило, в
детском или подростковом возрасте. Течение
заболевания хроническое, постепенно
прогрессирующее, с ухудшением под влиянием
ультрафиолетовых лучей в летний период, после
применения препаратов лития, высоких доз
ретиноидов. |
|
Клинические проявления дерматоза характеризуются
множественными гиперкератотическими плотными
папулами, обычно фолликулярными, диаметром от
0,2 до 0,5 см, имеющими шаровидную форму с
плоской или папилломатозной поверхностью,
покрытой чешуйкой. Цвет папул колеблется от
серовато-коричневого до цвета нормальной кожи.
При слиянии узелков образуются вегетирующие,
веррукозные очаги с мокнутием в складках.
Высыпания располагаются, как правило,
симметрично, преимущественно на так называемых
себорейных участках (лице, волосистой части
головы, за ушными раковинами, в области грудины,
между лопатками, в крупных складках). На тыле
кистей и стоп папулезные элементы сходны с
бородавками и высыпаниями, наблюдающимися при
вируциформном акродерматите Гопфа. В дальнейшем
образуются коричневые очаги кератоза,
бородавчатые разрастания, склонные к слиянию и
мацерации и имеющие неприятный запах. Характерно
прерывание папиллярных линий на ладонях и
подошвах. |
|
Локализованная форма болезни Дарье
характеризуется зостериформным или линейным
расположением очагов на ограниченных участках. |
|
При изолированной форме фолликулярного
дискератоза (бородавчатой дискератомы) наряду с
типичными узелками на тыле кистей и стоп
появляются полигональные папулы, часто имеющие
бородавчатую поверхность. При их слиянии
образуются крупные веррукозные бляшки,
клинически (но не гистологически) напоминающие
изменения при акрокератозе Гопфа, при котором
супрабазальные лакуны и признаки дискератоза,
характерные для болезни Дарье, отсутствуют. |
|
При везикулезно-буллезной форме одновременно с
папулами имеются пузырьки и мелкие пузыри,
заполненные прозрачным содержимым и
располагающиеся чаще всего в крупных складках,
на боковых поверхностях шеи. |
|
На ладонях и подошвах может развиться не резко
выраженная диффузная кератодермия или точечный
кератоз. К ранним признакам болезни Дарье
относят так называемые ямки — расширенные поры
потовых желез. |
|
Дистрофические изменения ногтей чаще всего
представлены лейконихией (белые, красные
продольные полосы). Помимо этого возможно
продольное расщепление ногтевых пластин,
неровное обламывание свободного края,
подногтевой гиперкератоз. |
|
У некоторых больных поражаются слизистые
оболочки полости рта, гортани, глотки, пищевода,
вульвы, влагалища, прямой кишки. Клиническая
картина напоминает лейкоплакию. |
|
Возможно наличие системной патологии: аномалии
скелета, поражение глаз, умственная отсталость,
эпилепсия и другие психические расстройства,
дисфункция эндокринных органов (замедление
роста, гипогонадизм). |
|
Имеются нарушения клеточного звена иммунитета,
которые, вероятно, способствуют присоединению
бактериальной и вирусной инфекции. |
|
Диагноз
основывается на особенностях клинической
картины, данных анамнеза болезни и семейного
анамнеза. Для подтверждения диагноза проводится
гистологическое исследование биоптата кожи,
взятого из очага с наиболее характерными
клиническими проявлениями. |
|
Дифференциальный диагноз
проводят |
-
с
веруциформной эпидермодисплазией
Левандовского-Лютца - редкое заболевание
с аутосомно-рецессивным типом наследования.
Кожные проявления имеются с рождения или
проявляются в раннем детском возрасте.
Высыпания чаще располагаются на открытых
участках тела и напоминают плоские
бородавки. На тыльной поверхности кистей
высыпания сходны с обычными бородавками.
Гистологические изменения сходны с
наблюдаемыми при плоских бородавках; с
акрокератозом Гопфа, так как при некоторых
формах болезни Дарье на тыле кистей
возникают изменения, клинически (но не
гистологически) идентичные бородавчатому
акрокератозу Гопфа, являющейся формой
наследственного кератоза с
аутосомно-доминантным типом наследования.
Характеризуется бородавчатыми очагами
поражения на дистальных отделах конечностей.
Первые признаки заболевания обычно
появляются при рождении или в раннем детском
возрасте, однако возможны случаи более
позднего развития болезни (3 - 5-е
десятилетие жизни). На коже тыла кистей
(чаще), стоп, реже на других участках
кожного покрова (ладони, подошвы, коленные и
локтевые суставы, предплечья, голени по ходу
радиального и срединного нервов, пяточных
сухожилий) появляются плотные бородавчатые
папулы цвета кожи диаметром 0,5-0,7 см,
высотой 3-4 мм, расположенные изолированно,
группами или линейно. Более мелкие элементы
(диаметром 1-2 мм) полушаровидные, имеют
гладкую поверхность. Кожа ладоней и ногти
могут быть диффузно утолщены. Гистологически
выявляют гиперкератоз, гранулез, акантоз с
утолщением и удлинением эпидермальных
отростков. Супрабазальные лакуны и признаки
дискератоза, характерные для болезни Дарье,
отсутствуют;
-
с
красным плоским лишаем, типичная форма
которого характеризуется мономорфными
плоскими, блестящими при боковом освещении,
полигональными папулами, не склонными к
периферическому росту. Элементы имеют
красновато-розовую окраску с характерным
сиренево-фиолетовым оттенком. В центре
папул, как правило, небольшое пупкообразное
вдавление. На поверхности сформировавшихся
относительно крупных (0,5 мм в диаметре)
узелков можно обнаружить патогномоничную для
заболевания сетку Уикхема, характеризующуюся
опаловидными белыми или сероватыми
полосками, формирование которой объясняют
вакуольным гранулезом. Высыпания могут
проявляться с образованием чаще небольших
бляшек, покрытых чешуйками, по периферии
которых возникают новые, изолированно
расположенные мелкие папулы, что объясняется
толчкообразным характером появления
высыпаний при данном дерматозе. В
прогрессирующей стадии заболевания
отмечается положительный феномен Кебнера
(появление высыпаний в коже даже
незначительной травматизации кожи),
беспокоит интенсивный зуд. При регрессе
процесса папулы обычно оставляют после себя
вторичную гиперпигментацию. Как правило,
высыпания красного плоского лишая
локализуются на сгибательных поверхностях
лучезапястных суставов и предплечий,
передних поверхностях голеней, в области
крестца, мужчин - на половом члене;
-
с
доброкачественной семейной пузырчаткой Xейли
- редкий генодерматоз с
аутосомно-доминантным типом наследования,
клинически проявляющийся плоскими дряблыми
пузырями, преимущественно на боковых
поверхностях шеи и крупных складках.
Заболевание развивается в пубертатном
периоде, но может быть и в возрасте 20-40
лет. Причиной заболевания считают
генетически детерминированное нарушение
синтеза или созревания тонофибрилл
кератиноцитов, приводящее к дисфункции и
гибели десмосом, что в свою очередь
обусловливает ослабление межклеточных
связей. Формированию пузырей на фоне
нарушенных межклеточных связей способствуют
механические, температурные, химические,
аллергические, бактериальные, вирусное,
лучевые и другие провоцирующие воздействия.
Наиболее характерны надбазальные
внутриэпидермальные полости, представленные
в свежих высыпаниях щелями и лакунами, а в
старых - пузырями. Покрышка пузырей
образована шиповатым, зернистым и роговым
слоями, дно - клетками базального слоя. В
полости пузыря могут обнаруживаться
акантолитические клетки, некоторые из
которых деформированы и напоминают «зерна»
или «круглые тельца» при болезни Дарье.
|
|
Основой системной терапии служит применение
препаратов витамина А, назначаемых в умеренных
дозах. Лечение курсовое, длительное. Следует
контролировать функцию печени и почек до начала
терапии препаратами витамина А далее каждые 2
недели на всем протяжении терапии: |
-
Ацитретин внутрь 10-20 мг/сут., до получения
клинического эффекта с последующим приемом в
индивидуальной поддерживающей дозе (10-20 мг
каждые 2 или 3 дня в зависимости от
клинической картины); при недостаточной
эффективности дозу можно увеличить, но не
более чем 25 мг/сут; (препарат следует
принимать с осторожностью при
везикулезно-буллезной форме. Отмена
ацитритина может приводить к рецидиву
симптомов заболевания) или Ретинола
палъмитат внутрь 100 000— 200 000 МЕ/сут.,
2—3 мес., 2 курса в год,
-
Гепатопротекторы применяются в средних
терапевтических дозах в течение 2— 3 мес. (в
период терапии препаратами витамина А с
целью повышения ее эффектности и снижения
риска развития побочных эффектов). С этой же
целью используются витамины:
-
Рибофлавин внутрь по 5 мг 3 р/сут., 1 мес.
+ Никотиновая кислота внутрь по 0,05 г 3 р/сут.
после еды, 3—4 нед + Токоферола ацетат
внутрь 100 мг/сут. после еды, 2 мес.
-
При
выраженном воспалительном процессе и
экзематозных изменениях назначают
глюкокортикоиды, например преднизолон в дозе
100-150 мг., которую быстро снижают. При
вторичной инфекции назначают антибиотики с
учетом чувствительности возбудителей.
Альтернативой лечению ацитритином может быть
хирургическое вмешательство. Дермабразия в
некоторых случаях, особенно при бородавчатых
разрастаниях, приводит к длительному
улучшению (от нескольких недель до
нескольких месяцев). При ограниченном
поражении, особенно локализующимся в
подмышечной впадине, можно прибегнуть к
иссечению пораженной кожи с последующей
пластикой дефекта расщепленным кожным
трансплантатом.
-
Кератолитические лекарственные средства
применяются местно в период терапии
препаратами витамина А:
|
-
Молочная кислота, 1—6% мазь, местно 1 р/сут.,
2—3 мес. (концентрация снижается по мере
уменьшения выраженности гиперкератоза) или
-
Мочевина, 1 — 10% мазь, местно 1 р/сут., 2—3
мес. (концентрация снижается по мере
уменьшения выраженности гиперкератоза) или
-
Салициловая кислота (или сочетание
салициловой кислоты с серой), 2—5% мазь,
местно 1 р/сут., 2—3 мес. (концентрация
снижается по мере уменьшения выраженности
гиперкератоза). При осложнении вторичной
бактериальной или вирусной инфекцией
используются анилиновые красители, фукорцин
и другие антибактериальные лекарственные
средства, рекомендуют уход за кожей
дезинфицирующими мылами (моющий раствор
Бетаидозола), ванны с бледно-розовым
раствором калия перманганат. При
ограниченном поражении (менее 7 см²)
применение 5-фторурацила (раствор через день
в течение 1-2 нед.) позволяет достичь
ремиссии длительностью от нескольких недель
до нескольких месяцев. В тяжелых случаях
наружной терапии, как правило недостаточно.
Ретиноиды для наружного применения в таких
случаях могут вызвать раздражение кожи.
|
-
Физиотерапия: применяют сульфидные ванны
при температуре 35—37° С, продолжительностью
6—10 мин, 1 р/2 сут., на курс 12 сеансов или
радоновые ванны при температуре 35—36° С,
продолжительностью 10—-20 мин., 1 р/2 сут.,
на курс 12—15 сеансов.
-
Кроме того, проводят лазеротерапию на очаги
поражения, а также диатермокоагуляцию и
криотерапию очагов поражения.
|
|
При лечении с целью оценки динамики клинических проявлений заболевания
необходимо проводить визуальный осмотр кожных покровов. Критерием эффективности
лечения служит исчезновение симптомов поражения кожи или значительное уменьшение
их выраженности. |
|
К наиболее частым осложнениям, связанным с
использованием витамина А и его производных, у
детей относятся развитие гипервитаминоза А, а
также повышение давления спинномозговой жидкости
и возникновение гидроцефалии. |
|
Препараты витамина А не назначаются в летний
период. Необосновано также превышение
рекомендуемой дозы витамина А и его производных
(ацитретина) и/или применение кератолитических
препаратов в повышенных дозах при наличии
пузырей. |
|
Прогноз для жизни благоприятный. Под
влиянием лечения возникают ремиссии, однако
полного излечения добиться не всегда удается. |
Скрыть
доклад |
|
|
|
|
|
